toh
Correction de la vision au laser excimer : Guide/FAQ
Chirurgie oculaire au laser Excimer
Ce document préparé par L’Hôpital d’Ottawa présente des renseignements généraux. Il ne vise pas à remplacer les conseils d’un professionnel de la santé qualifié. Consultez votre médecin pour savoir si les renseignements s’appliquent à votre situation
Pour en savoir plus, appelez à la Clinique de chirurgie oculaire au laser Excimer, au 613-737-8899, poste 71548.
Questions fréquemment posées au sujet de la chirurgie oculaire au laser
Q. Qu’est-ce que la chirurgie oculaire au laser (ou laser excimer)?
R. La chirurgie oculaire au laser (laser excimer) est un traitement visant à corriger la myopie, l’hypermétropie ou l’astigmatisme. Elle peut réduire ou éliminer la nécessité de porter des lentilles de contact ou des lunettes. Dans un œil normal, la « fenêtre » de l’œil (la cornée), le cristallin (la « lentille ») et la forme de l’œil ajustent et dirigent (par réfraction) les rayons de lumière au point où ils se réunissent (le foyer) pour former une image sur la surface arrière interne de l’œil (rétine).
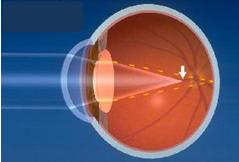
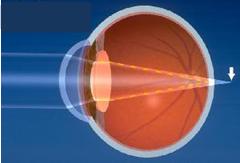
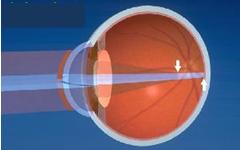
R. De légères vaporisations de rayons ultraviolets permettent d’enlever de petites quantités de tissu de la cornée afin d’en corriger la courbure. En général, la quantité enlevée est plus mince qu’un cheveu humain. La correction de la forme de la cornée permet d’améliorer la mise au point des images sur la rétine, de sorte à les faire apparaître plus clairement.
Q. Qu’est-ce que le iLASIK?
R. iLASIK (LAser-in-SItu Kératomileusis) fait référence à une technique de chirurgie réfractive de l’œil. Son principe consiste à découper une fine couche (volet) de la cornée au moyen d’un laser. Le volet, d’une épaisseur de 100 à 140 microns, est ensuite soulevé, et à l’aide d’un laser excimer, le chirurgien remodèle le reste de la cornée pour obtenir la correction désirée. Il replace ensuite le volet pour recouvrir la surface traitée.
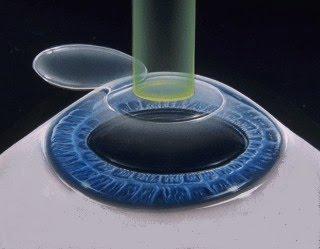
R. La PKR (photo-kératectomie réfractive) est une chirurgie réfractive de surface semblable à la technique iLASIK. Elle consiste à retirer la couche la plus superficielle de la cornée (l’épithélium) à l’aide : 1) d’une solution d’alcool à 20 %; 2) d’un laser excimer; 3) d’une brosse rotative. Le chirurgien utilise ensuite un laser excimer pour remodeler la cornée et ainsi obtenir la correction désirée. À la fin de l’intervention, il pose une lentille de contact spéciale pour recouvrir la surface traitée, sinon le patient devra porter un cache-œil pendant son rétablissement.

R. L’intervention iLASIK raccourcit la durée des malaises postopératoires à 5 jours au plus et accélère le retour à la normale de la vision. Les patients traités par iLASIK ont moins besoin d’utiliser de gouttes stéroïdes et le risque de voile cicatriciel est moindre.
Q. Quels sont les désavantages de la technique iLASIK?
R. iLASIK comporte des risques de complications liées au volet cornéen – dislocation ou plis du volet, ectasie (forme irrégulière) de la cornée, invasion et infection épithéliale. La sécurité de la technique iLASIK n’a pas encore été établie chez les patients présentant un degré élevé de myopie.
Q. Qu’est‑ce que l’analyse de front d’onde (wavefront)?
R. L’analyse de front d’onde (wavefront) est une technique qui sert à mesurer les moindres défauts optiques de l’œil. Elle enregistre les aberrations ou défauts optiques et calcule un traitement sur mesure (CustomVue) pour le laser excimer. Cette méthode peut être utilisée concurremment avec la PKR ou la technique iLASIK. Un traitement CustomVue diffère de la chirurgie oculaire au laser conventionnelle par le fait qu’il tient compte non seulement de la lentille de correction employée, mais aussi de tous les autres défauts de vision.
Q. Qui peut subir une chirurgie oculaire au laser?
R. Les personnes de 21 ans et plus dont les yeux sont en bonne santé et dont la vue est stable peuvent subir cette intervention. Consultez un ophtalmologiste pour savoir si la correction au laser de la myopie, de l’hypermétropie ou de l’astigmatisme convient à votre cas.
Q. Est-ce sans danger?
R. Des millions de patients au Canada, aux États-Unis, en Europe et en Asie ont subi avec succès ce traitement contre la myopie, l’hypermétropie ou l’astigmatisme. À l’Institut de l’œil de l’Université d’Ottawa, on a déterminé qu’un an après la chirurgie, 99 % des patients ont une acuité visuelle d’au moins 20/50 (minimum requis pour obtenir un permis de conduire sans restriction en Ontario), plus de 80 % ont une acuité visuelle d’au moins 20/20, et plus de 90 % ont une acuité visuelle d’au moins 20/25. Ces résultats s’appliquent à des patients ayant un large éventail de prescriptions, de -12D à +4,5D et divers degrés d’astigmatisme, allant de 0,25 à 4.5D.
Il peut être nécessaire de subir un nouveau traitement si l’œil régresse à cause d’une cicatrisation excessive ou encore si la presbytie ou la myopie revient. La nouvelle correction est, en général, beaucoup moins importante que la première. Plus le problème à corriger par la première intervention est important, plus grande est la probabilité qu’un autre traitement soit nécessaire.
Après l’opération, il est possible d’éprouver des éblouissements, des halos, une vision floue ou une sécheresse des yeux. Souvent, il s’agit de symptômes qui existaient déjà avant l’opération. La sécheresse des yeux peut même être la raison pour laquelle certains patients ne peuvent plus porter de lentilles de contact. Les symptômes disparaissent habituellement dans les 3 premiers mois. On peut prescrire des médicaments pour soulager les symptômes.
D’autres complications possibles feront l’objet de discussions aux séances d’information.
Q. Que se passe-t-il avant la chirurgie oculaire au laser?
R. La première étape est une consultation à l’Institut de l’œil pendant laquelle le patient subit des examens préliminaires pour déterminer si la chirurgie oculaire au laser lui convient. Nous lui expliquons ensuite les différentes méthodes chirurgicales possibles. Le patient aura l’occasion de poser des questions. S’il veut une chirurgie et que les examens préliminaires sont concluants, le patient pourrait avoir un deuxième rendez-vous préopératoire avec l’ophtalmologiste. D’autres tests préopératoires sont effectués au cours de cette consultation, et la méthode chirurgicale (PKR ou iLASIK) est choisie.
Les patients qui portent des lentilles de contact (souples ou toriques) ne doivent pas les porter pendant au moins 1 semaine avant la consultation préopératoire (ou 1 mois pour les lentilles rigides) afin de permettre à la cornée de reprendre sa forme normale. La chirurgie a souvent lieu 1 semaine après cette consultation. Nous fixons le rendez-vous en tenant compte de l’horaire du patient dans la mesure du possible.
Q. Quels tests sont effectués pendant la consultation préopératoire?
R. Nous procédons à un examen de la vue approfondi pour déterminer si les yeux du patient sont en santé et s’ils peuvent subir une correction au laser. Le patient lit un tableau visuel servant à évaluer son acuité visuelle avec et sans lunettes. Nous déposons des gouttes ophtalmiques dans les yeux pour les anesthésier et dilater les pupilles pendant l’examen. Nous faisons aussi des tests pour déterminer la forme de la cornée, son épaisseur, les défauts optiques de l’œil et la pression interne des yeux. Ces tests sont indolores.
Nous recommandons aux patients de se faire raccompagner à la maison et d’apporter des lunettes de soleil pour le retour. L’effet des gouttes anesthésiques disparaît habituellement en 30 minutes et celui des gouttes dilatantes, en environ 3 ou 4 heures.
Q. Combien de temps la chirurgie oculaire au laser exige-t-elle?
L’intervention comme telle ne dure que quelques minutes. Le patient doit toutefois demeurer à l’Institut de l’œil environ 2 heures. Le jour de la chirurgie, nous ferons peut-être un autre bref examen de la vue. Nous donnons au patient des médicaments pour le détendre et soulager la douleur. Il est donc possible qu’il se sente étourdi. Les gouttes ophtalmiques anesthésient l’œil avant l’intervention. Il est interdit par la loi à tout patient de conduire un véhicule après l’intervention. Il doit donc se faire raccompagner à la maison. Après l’intervention iLASIK, nous demandons au patient de demeurer 15 à 30 minutes sur place afin de confirmer que le volet cornéen est bien remis en place.
Q. Faut-il porter un cache-oeil après l’intervention?
R. Pas habituellement. Le médecin insère une lentille de contact-pansement sur l’œil après une intervention PKR, et parfois après une intervention iLASIK. Seuls les patients qui ne peuvent pas tolérer les lentilles de contact doivent porter un cache-œil en tout temps. Nous remettons cependant un cache-œil à tous les autres patients aussi, qui devront seulement le porter pendant le sommeil. Ce sera à eux de choisir s’ils souhaitent aussi le porter toute la journée. Une semaine plus tard, ou après que nous aurons enlevé la lentille de contact-pansement (selon la période la plus longue), le patient peut cesser de porter un cache-oeil. La vision sera embrouillée pendant les premiers jours, ce qui est normal.
Q. Les deux yeux peuvent-ils être traités le même jour?
R. Oui, les deux yeux sont traités pendant la même intervention. Le patient peut cependant choisir de faire traiter chaque oeil individuellement. Si c’est le cas, habituellement, nous traitons le deuxième œil 1 à 7 jours après le premier. Si un œil a besoin d’être opéré une deuxième fois, il faut normalement attendre environ 1 mois.
Q. Quel sera le suivi après une chirurgie oculaire au laser?
R. Pour les traitements PKR, le médecin voit le patient le lendemain de la chirurgie, puis tous les jours ou tous les 2 jours, jusqu’à ce que la couche en surface de la cornée soit entièrement guérie. La guérison de la cornée prend habituellement de 4 à 7 jours.
À la suite d’une intervention iLASIK, le médecin reçoit le patient le lendemain, et peut‑être encore le surlendemain. Les rendez-vous de suivi sont ensuite fixés 1 semaine plus tard, puis 1 mois, 3 mois, 6 mois et 12 mois après l’opération.
***Veuillez prendre note que la clinique n’offre des rendez-vous que certains jours de la semaine et à certaines heures.
Q. Je porte des lunettes à double foyer pour conduire et lire. Est-ce que j’aurai encore besoin de lunettes pour lire après l’opération?
R. Diverses options s’offrent aux patients de plus de 40 ans qui utilisent des lunettes à double foyer. Les patients peuvent choisir de faire corriger les 2 yeux de sorte à n’améliorer que la vision éloignée. Ils devront donc encore porter des lunettes de lecture au besoin. D’autres patients peuvent choisir de faire corriger un œil pour améliorer la vision de près et l’autre œil pour améliorer la vision de loin. C’est ce qu’on appelle la monovision. Ce n’est pas une option pour tous les patients. L’essai préalable de lentilles de contact corrigeant un œil pour la lecture et l’autre œil pour la vision de loin peut aider le patient à décider si cette option lui convient.
Q. Quel est le coût de l’intervention?
R. Le coût est de 2 000 $ par œil. Cette somme comprend les frais de l’intervention et des rendez-vous de suivi à l’Institut de l’œil pendant un an. Il n’y a pas de frais pour la consultation ou l’évaluation préopératoire.
Si une nouvelle intervention est nécessaire au cours des 2 premières années après la première intervention, elle est offerte gratuitement. La plupart des patients qui ont besoin d’un autre traitement le constatent dans les 2 premières années. Après 2 ans, le patient devra payer des frais d’administration minimes pour une nouvelle intervention. Ces frais augmentent 5 et 10 ans après la chirurgie.
En plus du 2 000 $ par œil, le patient devra acheter 1 ou 2 types de gouttes pour les yeux et des médicaments contre la douleur, sur ordonnance. Habituellement, ces médicaments sont couverts par les régimes d’assurance. Les autres gouttes lui seront fournies le jour de la chirurgie.
Q. Le Régime d’assurance-santé de l’Ontario (OHIP) ou les régimes d’assurance‑maladie complémentaires assumeront‑ils le coût de cette intervention?
R. La chirurgie oculaire au laser visant à corriger la myopie, l’hypermétropie ou l’astigmatisme est considérée comme une chirurgie esthétique, et n’est donc pas couverte par OHIP. Les régimes d’assurance‑maladie complémentaires peuvent fournir un remboursement partiel. La chirurgie oculaire au laser fait partie des frais médicaux déductibles d’impôt.
OHIP rembourse la photo‑kératectomie thérapeutique (PKT), car elle est pratiquée pour des motifs thérapeutiques ou médicaux. La PKT enlève du tissu cicatriciel sur la cornée ou corrige des anomalies de la cornée.
Page mise à jour le 10 février 2017


 To reset, hold the Ctrl key, then press 0.
To reset, hold the Ctrl key, then press 0.